2020年8月26日より透析を行なっていない腎不全(保存期CKD)の方の腎性貧血に対して新しい治療薬が使用できるようになりました。
ダプロデュスタット(ダーブロック®)
HIF-PH阻害薬と言われるもので、同様の作用機序の薬としてはロキサデュスタット(エベレンゾ®)が既に承認・販売されていましたが、適応症が透析患者さんに限定されていました。
バダデュスタットとダプロデュスタットは、透析に至る前の患者さんにも使用できます。
腎性貧血とは
- 腎臓はおしっこを作って、体の中から老廃物などを排出するだけでなく、様々な働きをしています。
- 腎臓は、赤血球の産生を促す「エリスロポエチン」というホルモンを作っています。腎臓のはたらきが悪くなるとエリスロポエチンが不足し、必要な赤血球が作られないため貧血になります。

- このように腎臓が原因の貧血を「腎性貧血」と言います。腎性貧血は、ゆっくりと進行するため自覚症状に乏しいことが多いです。治療の目標はヘモグロビン値11 ~ 13 g/dLです。
- 腎性貧血の治療は、不足しているエリスロポエチンを補う必要があります。透析を行っていない腎性貧血の患者さんには赤血球造血刺激因子製剤(ESA製剤:ミルセラ®、ネスプ®など)を2〜4週ごとに投与する必要があります。これらの薬に内服薬はなく、医療機関を受診し、皮下投与を行います。
日本人の保存期 CKD 患者を対象にした ランダム化比較試験(RCT)で、目標Hb 11~13 g/dL群(ダルベポエチンα)と目標 Hb 9~11 g/dL群(rHuEPO)が比較され、血清 クレアチニン値の倍加,腎代替療法(RTT)の開始,腎移植,死 亡のリスクは目標Hb11~13g/dL 群で有意に低下していた。この結果をもとにHb 11~13g/dl が推奨されています。
Tsubakihara Y, et al. Ther Apher Dial 2015;19:457‒65.
複数の海外の臨床試験のデータでは、高容量のESAの使用によるHb 13g/dl以上を目標とすることで、心臓血管疾患が増えるという報告があり、Hbを適切な範囲に調節することが大切です。
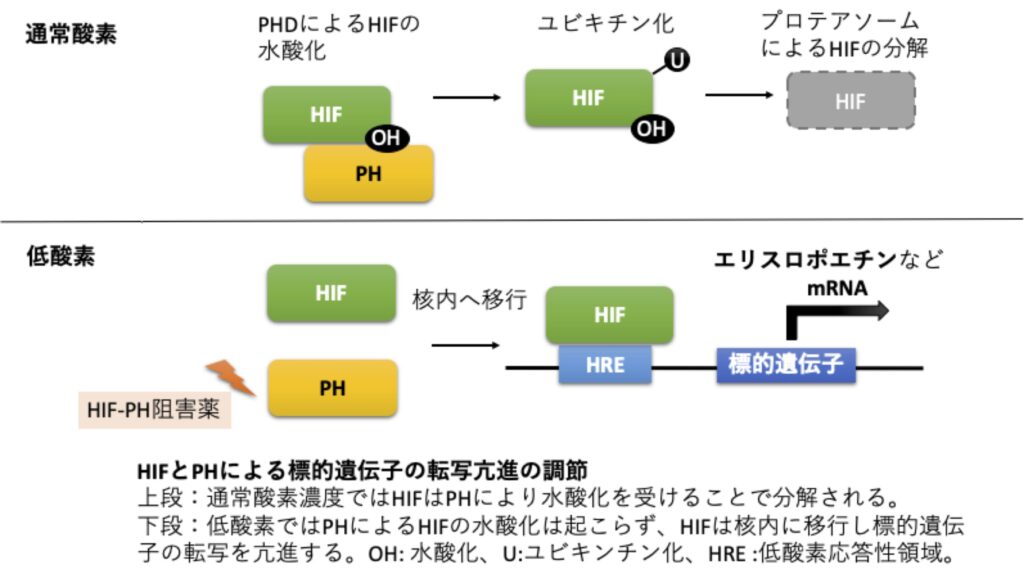
HIF-PH阻害薬の作用機序
- HIFとは低酸素誘導性因子(hypoxia-inducible factor:HIF)のことです。ヒフといいます。
- 酸素が足りなくなったときに、細胞が反応するための転写因子です。遺伝子の転写領域に結合して、さまざまなタンパク質の合成を促します。
- その中の一つがエリスロポエチン(EPO)です。
- 酸素が足りなくなると、エリスロポエチンが産生され赤血球をたくさん作ろうとします。赤血球は酸素を全身に運びます。
この細胞における低酸素応答の仕組み(HIF活性化経路)に関する研究によって、米ジョンズ・ホプキンズ大学のSemenza教授,英オックスフォード大学のRatcliffe教授,米ハーバード大学のKaelin教授が2019年ノーベル生理学・医学賞を受賞しました。
ESA製剤との違い
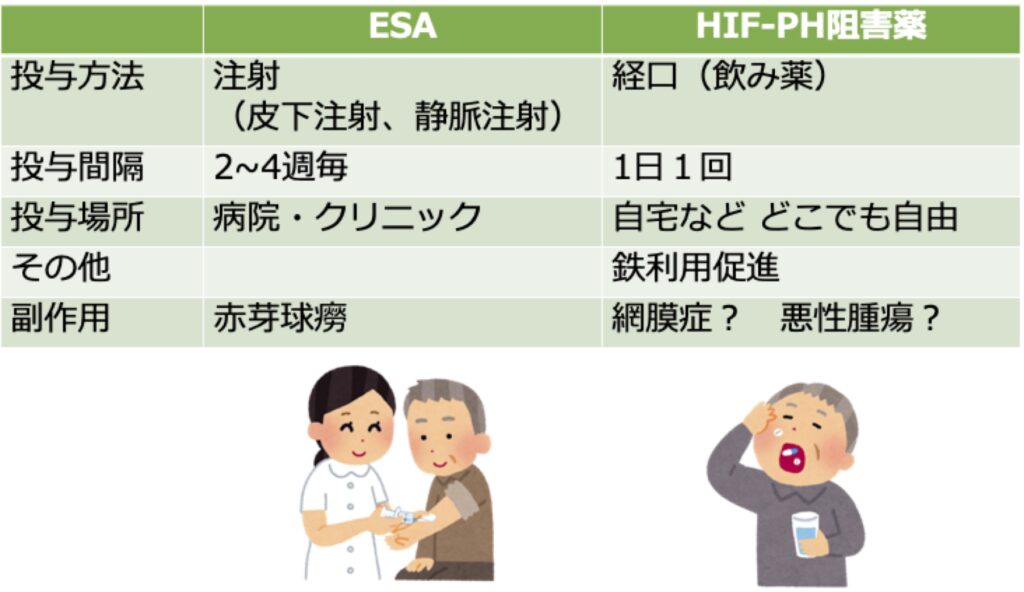
- 透析をしていないCKD患者さんに対してESA製剤を打つ場合、病院やクリニックで打つ必要があります。ESA製剤は一度打つと2~4週間効果が持続するため、投与間隔は2~4週間です。HIF-PH阻害薬は内服薬のため、病院にきて打つ必要はなく通常のお薬と同じように自宅などで内服します。1日1回内服する必要があります。
- HIFはエリスロポエチンの産生を促進するだけではなく、鉄の利用を亢進する遺伝子にも働きかけます。HIF-PH阻害薬により、赤血球の材料となる鉄を効率よく利用することができるというメリットがあります。
- 慢性炎症があるような状態では鉄の利用がうまくできず高容量のESA製剤を投与してもなかなか貧血が改善しません。このような場合にはESA製剤よりもHIF-PH阻害薬の方が有効であると考えられます。
HIF-PH阻害薬の副作用について
- 血栓塞栓症 (心筋梗塞・脳梗塞・肺塞栓など)
- 高血圧症
- 網膜出血?
- 悪性腫瘍?
- 血栓塞栓症・高血圧症
脳梗塞、心筋梗塞、肺塞栓症など、血液が血管の中で固まり血管が詰まる病気の恐れがあります。貧血の改善に伴い、血液中の赤血球が増えると血が固まりやすくなると考えられています。また、血液が増えることに伴い、血圧が高くなることがあります。血栓塞栓症の増加や血圧の上昇は、ESA製剤でも報告されており、ヘモグロビンが過剰にならないように注意する必要があります。
- 網膜出血?・悪性腫瘍?
HIFのターゲットとなる遺伝子はエリスロポエチンだけではなく、様々な遺伝子があります。その中の1つに血管内皮増殖因子(VEGFR)があります。VEGFRの発現が増えた場合、血管新生や血管透過性の亢進により、網膜出血や悪性腫瘍が増えるのでないかということがHIF-PH阻害薬の開発中から懸念されています。
臨床試験の結果では、これらのVEGFRに関連した副作用が明らかに増えるという結果ではありませんでした。現時点で過剰に恐れる必要はないと考えますが、長期的に使用した場合の懸念は残るため引き続き長期使用成績に注意が必要です。
薬剤相互作用
CKD患者さんがよく使う薬剤について記載しています。個々の薬剤につきましては、医師、薬剤師にご確認ください。
- "バフセオ" と "鉄剤、カルシウ製剤、マグネシウム製剤"
鉄、カルシウム、マグネシウムを含む薬剤と一緒に飲むとバフセオの効果が減弱する恐れがあります。
CKD患者さんの場合、貧血の治療として鉄剤を一緒に飲むことや、高リン血症の治療として炭酸カルシウムを内服する場合、下剤として酸化マグネシウムを内服する場合が少なくはありません。
このような薬剤を飲む場合は、内服する時間を2時間以上あけた方が良いようです。
薬価の比較
新しい薬なので高額なのではとご心配の方もいらっしゃると思います。新薬の価格は同じ病気の治療に使われている薬の値段に近い形になることが多いです。腎性貧血の場合は、ESA製剤(ネスプ®とミルセラ®)との比較になります。
ただし、目標ヘモグロビンを達成できているかを指標に薬の容量を調節するため、実際にどの容量が必要かは使ってみないと分からないので、単純な価格の比較はできません。
- バフセオ
バフセオは2剤形です。
バフセオの開始容量は、ESA製剤の使用のあるなしにかかわらず300mgです。300mg錠を4週間使用した時の薬価10533.6円となります。
バフセオの最高容量は600mgです。
- ダーブロック
ダーブロックは4剤形あります。
ダーブロックの開始容量はESA製剤からの切り替えの場合 4mg、ESA製剤の使用なしの場合 2mgまたは 4mgとなっています。2mg錠と4mg錠を4週間使用した時の薬価は、それぞれ5202.4円と9167.2円となります。
ダーブロックの最高容量は24mgとなっています。
比較としてESA製剤の薬価は以下の通りです。投与間隔は4週毎。ネスプ(ダルベポエチンα)は2週毎の投与も可能です。
ダルベポエチンα (ネスプの後発品)60μg 6327円, 120μg 11162円
ミルセラ 50μg 10287円, 100μg 17947円
※ ミルセラの方がネスプ(ダルベポエチンα)に比べて、半減期が長い(薬が効いてきる期間が長い)ため、月1回の通院の場合ミルセラを使うことのメリットが大きかったのですが、ネスプの後発品が市場に出るようになると薬価の差が大きいため、当院では基本的にダルベポエチンを使用しています。
薬価の他には、ダーブロックの方が最高容量が大きい、剤形が多いので細かい調節ができそう。バフセオの方が使用方法がシンプルでわかりやすい。といった違いがあります
- 透析を行なっていない腎臓病の患者さんの腎性貧血の治療薬として、HIF-PH阻害薬が使えるようなりました。
- HIF-PD阻害薬は、注射不要の経口薬です。
- 現在は2週間分しか処方できませんが、長期処方が可能となれば通院頻度を減らすこと、注射の痛みからの開放など保存期CKD患者さんにメリットがあると思います

 アクセス
アクセス